BADANIE FUNKCJI MÓZGU PO COVID-19
COVID-19 to zespół chorobowy wywołany przez koronawirusa nazywanego przez naukowców SARS-Cov-2. Ten zespół chorobowy przejawia się głównie jako ostra niewydolność oddechowa, jednak, jak ostatnio dowiedziono, w przebiegu COVID-19 dochodzi do licznych powikłań o charakterze neurologicznym i neuropsychologicznym. Z tego względu badanie funkcji mózgu po COVID-19 w niektórych przypadkach okazuje się konieczne, gdyż wiadomo już, że wirus nie atakuje tylko układu oddechowego, ale również układ nerwowy.
Ustalono, że SARS-Cov-2 silnie oddziałuje z układem nerwowym i może doprowadzić do uszkodzenia różnych funkcji mózgu. Koronawirus może zatem być bardzo groźny dla mózgu. W tym artykule dowiesz się, jak SARS-Cov-2 atakuje mózg, jakie choroby mózgu może wywołać oraz dlaczego niezbędne jest badanie neuropsychologiczne funkcji mózgu po COVID-19 i jak przebiega takie badanie.
Spis treści:
Jak SARS-Cov-2 przedostaje się do mózgu?
Gdzie w mózgu zagnieżdża się koronawirus?
Jakie choroby mózgu wywołuje SARS-Cov-2?
Badanie funkcji mózgu po COVID-19
Objawy zaburzeń funkcji mózgowych po COVID-19
Przebieg badania funkcji mózgu po COVID-19
Źródła naukowe i artykuły do pobrania
Jak SARS-Cov-2 przedostaje się do mózgu?
Objaw, jakim jest utrata węchu i smaku u osób zakażonych wirusem SARS-Cov-2, był bezpośrednią wskazówką dla naukowców, że wirus ten oddziałuje na układ nerwowy. Dalsze badania potwierdziły te przypuszczenia i skłoniły badaczy do stwierdzenia, że koronawirus jest wręcz idealnie przystosowany do tego, aby zagnieżdżać się w ośrodkowym układzie nerwowym swojego żywiciela.
Wirus posiada zdolność przedostawania się do mózgu za pomocą układu węchowego, a więc najkrótszą możliwą drogą. Gdy znajdzie się w jamie nosowej, zakaża neurony znajdujące się na śluzówce węchowej i może dalej wędrować do mózgu.
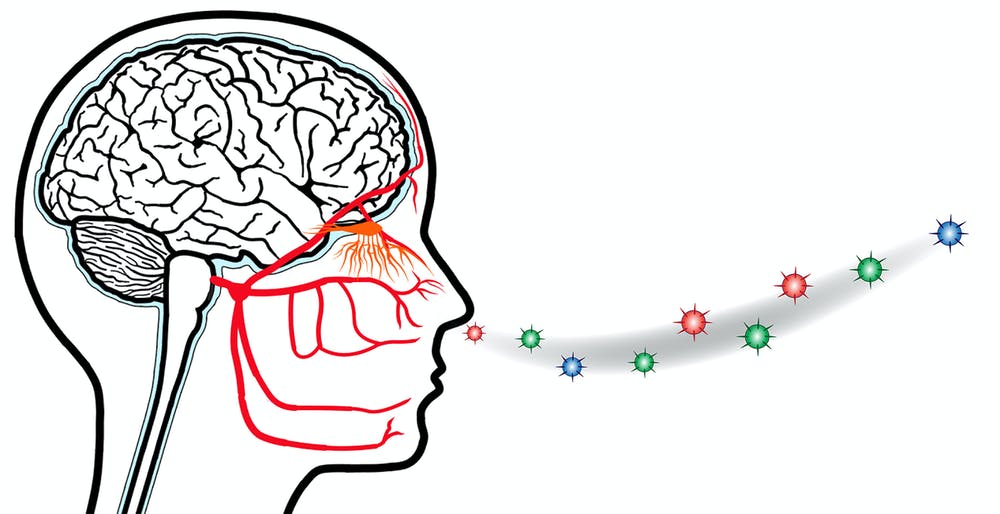
SARS-Cov-2 może przedostawać się do mózgu najkrótszą możliwą drogą – poprzez układ węchowy.
Wirus do mózgu przedostaje się przez nabłonek węchowy, następnie dociera do opuszki węchowej i dalej do mózgu.
Utrata węchu najprawdopodobniej nie jest wynikiem zniszczenia neuronów węchowych, ale raczej komórek otulinowych, które towarzyszą i wspierają komórki węchowe w funkcjonowaniu.
Gdzie w mózgu zagnieżdża się SARS-Cov-2?
Gdy już SARS-Cov-2 przedostanie się do mózgu, może zacząć się w nim zagnieżdżać. Badania pośmiertne mózgów osób zmarłych w wyniku zakażenia wykazały obecność wirusa SARS-Cov-2 w pniu mózgu. Pień mózgu, w którym wykryto obecność koronawirusa, to struktura najważniejsza dla utrzymania podstawowych funkcji życiowych. Właśnie tam znajdują się ośrodki regulujące oddech czy krążenie.
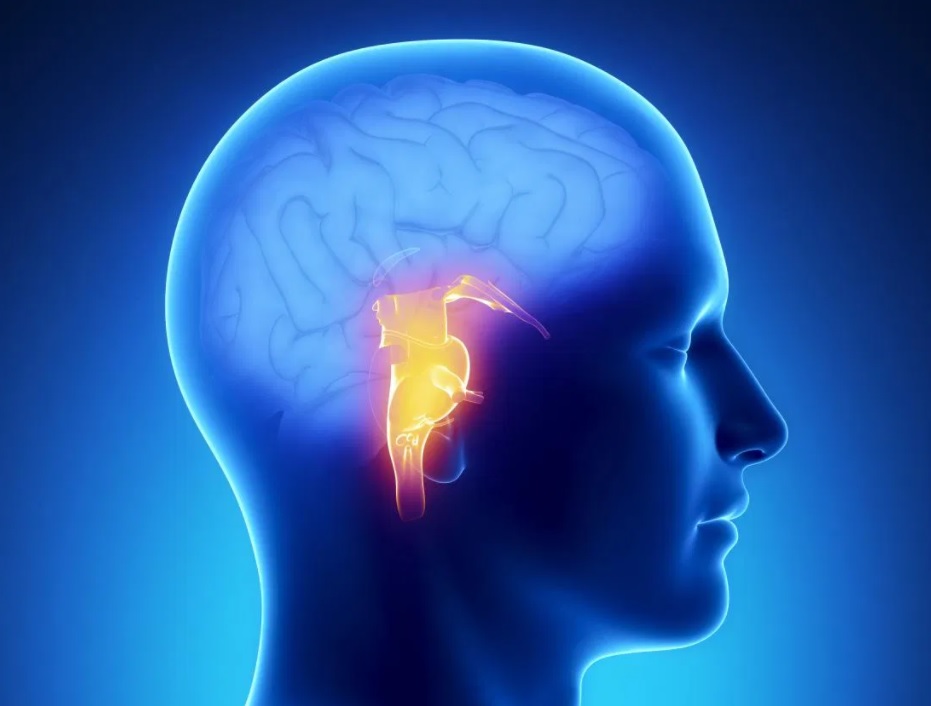
Badania pośmiertne mózgów osób, które zmarły na zespół objawów po COVID-19, wykazały, że koronawirus zagnieździł się w strukturach pnia mózgu (zaznaczone na żółto).
Pień mózgu kontroluje podstawowe funkcje życiowe takie jak:
Naukowcy przypuszczają, że część osób prawdopodobnie zmarła na duszności ze względu na zaatakowane ośrodki automatyzmu oddechowego w pniu mózgu, a nie bezpośrednio przez osłabioną wydolność płuc.
Jakie choroby mózgu wywołuje SARS-Cov-2?
U większości osób zakażenie koronawirusem dotyka neurony odpowiedzialne za węch i smak. Jest to najbardziej powszechny przebieg zakażenia układu nerwowego, któremu, oprócz utraty węchu i smaku, towarzyszy szereg innych objawów takich jak gorączka, bóle, duszności, nudności.
Udar mózgu
W cięższym wariancie wirus doprowadza do tworzenia się skrzepów krwi, które mogą powodować udary mózgu. Na skutek tego tkanka nerwowa w niektórych rejonach mózgu jest nieukrwiona i może dojść do jej obumarcia. Wraz z uszkodzeniem neuronów na skutek udaru, osoba doświadcza szeregu dysfunkcji poznawczych i wykonawczych.
Doświadczenie pokazuje, że udary mózgu po zakażeniu koronawirusem dotykają również osoby w przedziale wieku ok. 30-40 lat, a więc takie, które dotychczas nie były w grupie wiekowej, zagrożonej udarem mózgu. W przypadku udaru mózgu jedynie badanie neuropsychologiczne może ocenić, jakie dokładnie deficyty i o jakim nasileniu występują u danej osoby po przechorowaniu COVID-19.
Zapalenie mózgu i ostre rozsiane zapalenie mózgu i rdzenia
Mózg jest chroniony fizyko-chemiczną barierą (bariera krew-mózg). Nie dopuszcza ona do tego, by do mózgu przedostawały się różne patogeny oraz szkodliwe substancje chemiczne. Okazuje się, że SARS-Cov-2 z łatwością przenika przez barierę krew-mózg. W bardzo ciężkich przypadkach wirus może doprowadzić do zniszczenia tej bariery, otwierając drogę do mózgu dla wszystkich innych patogenów i szkodliwych substancji. W ten sposób, na skutek działania SARS-Cov-2, powstaje wirusowe zapalenie mózgu, które grozi utratą bądź dotkliwym osłabieniem ważnych funkcji mózgowych. Może nawet doprowadzić do śpiączki lub bezpośrednio do śmierci.
Naukowcy wskazują, że do zapalenia mózgu może dojść również nie tylko na skutek zniszczenia przez wirus ochronnej bariery krew-mózg.
Mianowicie wirus może doprowadzić do tego, że układ odpornościowy zakażonej osoby zaczyna działać w wadliwy sposób i atakuje mózg, niszcząc jego struktury. Dochodzi wówczas do ostrego rozsianego zapalenia mózgu i rdzenia (z ang. acute disseminated encephalomyelitis, w skrócie: ADEM) w przebiegu COVID-19.
Badanie funkcji mózgu po COVID-19
Koronawirus mocno oddziałuje z układem nerwowym i wywiera na niego ogromny wpływ. Nie można bagatelizować wpływu COVID-19 na mózg.
Do tej pory ustalono, że SARS-Cov-2 może:
- przenikać do mózgu przez układ węchowy
- zagnieżdżać się w pniu mózgu, gdzie są ośrodki podtrzymujące podstawowe funkcje życiowe takie jak oddychanie czy krążenie
- niszczyć komórki otulinowe neuronów, które wspomagają funkcjonowanie neuronów
- powodować udary niedokrwienne mózgu wywołując skrzepy w naczyniach krwionośnych
- przenikać swobodnie przez barierę krew-mózg
- niszczyć barierę krew-mózg otwierając drogę patogenom i szkodliwym dla mózgu
- wywoływać wirusowe zapalenie mózgu
- doprowadzać do dysfunkcjonalnej pracy układu odpornościowego, który zaczyna atakować własny układ nerwowy wywołując z autoagresji zapalenie mózgu i rdzenia
Silne powinowactwo koronawirusa z układem nerwowym dowodzi, że w przebiegu choroby osłabiać mogą się funkcje poznawcze i wykonawcze realizowane przez mózg.
Z tego względu w niektórych przypadkach niezbędne jest badanie funkcji mózgu po COVID-19, aby rozpoznać, jakie szkody spowodowało działanie wirusa i, w razie potrzeby, wprowadzić ukierunkowane działania neurorehabilitacyjne. Tym bardziej, iż w niektórych przypadkach powrót do zdrowia i normalnego funkcjonowania po COVID-19 jest trudny, długotrwały i wymaga specjalistycznego wsparcia z zewnątrz.
Objawy zaburzeń funkcji mózgowych
Obserwacja chorych, którzy przebyli COVID-19 pokazuje, że choroba ta może wywołać szereg objawów neuropsychologicznych. Cechy tych objawów zależą od tego, jaki obszar mózgu, i w jakim stopniu, został dotknięty przez chorobę.
Do najczęstszych objawów neuropsychologicznych po zakażeniu koronawirusem zalicza się:
- osłabienie pamięci operacyjnej, krótkoterminowej, długoterminowej
- zaburzenie koncentracji
- zaburzenie funkcji wykonawczych
- zaburzenia ruchowe
- poczucie dezorientacji
- obniżenie nastroju
- zaburzenia mowy
- zaburzenia percepcji
Część z tych zaburzeń – problemy z pamięcią, koncentracją, trudności w komunikacji, określa się mianem mgły mózgowej. Jest to niemedyczne określenie na osłabione funkcje poznawcze po COVID-19. Nie można również wykluczyć, że część objawów neuropsychologicznych, które składają się na tzw. mgłę mózgową, może być wzmocniona czynnikami psychologiczno-emocjonalnymi wyzwalanymi przez sam fakt zaistnienia choroby.
Dla wielu osób zakażenie „nowym wirusem”, o którym wiedza przez specjalistów zdobywana jest na bieżąco, cierpienie związane z bólem i dusznościami, często utratą bliskich, trudną hospitalizacją, niejednokrotnie przebywaniem na oddziałach intensywnej terapii, może powodować powstanie zaburzeń funkcji poznawczych i wykonawczych na tle silnego stresu pourazowego (PTSD). Liczne badania prowadzone z udziałem osób, które doświadczyły w swoim życiu traumy czy PTSD, dowodzą, że tego typu doświadczenia mogą dotkliwie osłabić funkcjonowanie mózgu.
Przebieg badania funkcji mózgu po COVID-19
Podczas badania neuropsychologicznego ocenia się stan poszczególnych funkcji mózgowych.
W Poradni Neuropsychologicznej w Warszawie opracowano 7-etapowe badanie neuropsychologiczne po COVID-19. Poniżej znajduje się informacja na temat badanych funkcji mózgu w każdym z etapów. Badanie trwa około 1,5 godziny.
Etap 1
Badanie orientacji codziennej i podstawowych aspektów uwagi.
Etap 2
Badanie percepcji – analiza sprawności mózgowego systemu czuciowego, węchowego, wzrokowego, słuchowego.
Etap 3
Badanie funkcji językowych (odbiór języka, komunikacja, artykulacja, rozumienie, powtarzanie).
Etap 4
Badanie praksji i funkcji motorycznych.
Etap 5
Badanie pamięci operacyjnej, krótkotrwałej, długotrwałej.
Etap 6
Badanie funkcji wykonawczych (logiczna analiza, uogólnianie, myślenie abstrakcyjne, planowanie).
Etap 7
Diagnostyka zaburzeń nastroju.
Dopiero po kompleksowym, specjalistycznym badaniu neuropsychologicznym, można dokładnie ocenić, w jakim stanie są poszczególne funkcje mózgowe. Pozwala to na wdrożenie terapii neuropsychologicznej (neurorehabilitacji), gdy zachodzi taka konieczność.
W terapii neuropsychologicznej bardzo często stosuje się oddziaływania sensomotoryczne, które pobudzają odbudowę neuronów sensorycznych uszkodzonych po urazie. Ponadto usprawnia się wszystkie funkcje – poznawcze, wykonawcze, ruchowe, mowy, percepcji, które mogą zostać uszkodzone przy ciężkim przebiegu COVID-19.
Specjaliści podkreślają więc, iż po zakażeniu koronawirusem, kiedy doszło do uszkodzenia układu nerwowego i/lub przeżycia traumy związanej z hospitalizacją, terapia neuropsychologiczna i trening mózgu ukierunkowane na przywracanie osłabionych lub utraconych funkcji mózgu, mogą być jedyną szansą powrotu do zdrowia i odzyskania sprawności w codziennym funkcjonowaniu.
Źródła naukowe i artykuły do pobrania:
The Lancet Neurology: Neurological associations of COVID-19; wrzesień, 2020
Nature: How COVID-19 can damage the brain; wrzesień, 2020
Journal of Alzheimer’s Disease: Neurobiology of COVID-19; maj, 2020
Brain: The emerging spectrum of COVID-19 neurology: clinical, radiological and laboratory findings; październik, 2020
The New England Journal of Medicine: Large-Vessel Stroke as a Presenting Feature of Covid-19 in the Young; kwiecień, 2020
Neurocritical care: Global Consortium Study of Neurological Dysfunction in COVID-19 (GCS-NeuroCOVID): Study Design and Rationale; maj, 2020
Wender M.: Ostre rozsiane zapalenie mózgu i rdzenia (ADEM), [w:] Losy J., Selmaj K.: Neuroimmunologia kliniczna. Wydawnictwo Czelej, Lublin 2007, ss. 49-50, 51-52, 58-59, 63-64.

Najnowsze komentarze